(一)心肌的兴奋性
所有心肌细胞都具有兴奋性,即具有在受到刺激时产生兴奋的能力。衡量心肌的兴奋性,同样可以采用刺激的阈值作指标,阈值大表示兴奋性低,阈值小表示兴奋性高。
1.决定和影响兴奋性的因素 从关于兴奋产生过程的叙述中可知,兴奋的产生包括静息电位去极化到阈电位水平以及Na+通道(以快反应型细胞为例)的激活这样两个环节;当这两方面的因素发生变化时,兴奋性将随之发生改变。
(1)静息电位水平:静息电位(在自律细胞,则为最大复极电位)绝对值增大时,距离阈电位的差距就加大,引起兴奋所需的刺激阈值增大,表现为兴奋性降低。反之,静息电位绝对值减少时,距阈电位的差距缩小,所需的刺激阈值减少,兴奋性增高。
(2)阈电位水平:阈电位水平上移,则和静息电位之间的差距增大,引起兴奋所需的刺激阈值增大,兴奋性降低。反之亦然。
静息电位水平和(或)阈电位水平的改变,都能够影响兴奋性,但在心脏,以静息电位水平改变为多见的原因。
(3)Na+通道的性状:上述兴奋的产生时,都是以Na+通道能够被激活作为前提。事实上,Na+通道并不是始终处于这种可被激活的状态,它可表现为激活、失活和备用三种功能状态:而Na+通道处于其中哪一种状态,则取决于当时的膜电位以及有关的时间进程。这就是说,Na+通道的活动是电压依从性和时间依从性的。当膜电位处于正常静息电位水平-90mV时,Na+通道处于备用状态。这种状态下,Na+通道具有双重特性,一方面,Na+通道是关闭的;另一方面,当膜电位由静息水平去极化到阈电位水平(膜内-70mV)时,就可以被激活,Na+通道迅速开放,Na+因而得以快速跨膜内流。Na+通道激活后就立即迅速失活,此时通道关闭,Na+内流迅速终止。Na+通道的激活和失活,都是比较快速的过程;前者在1ms 内,后者约在几毫秒到10ms内即可完成。处于失活状态的Na+通道不仅限制了Na+的跨膜扩散,并且不能被再次激活;只有在膜电位恢复到静息电位水平时,Na+通道才重新恢复到备用状态,即恢复再兴奋的能力,这个过程称为复活。由上可见,Na+通道是否处备用状态,是该心肌细胞当时是否具有兴奋性的前提;而正常静息膜电位水平又是决定Na+通道能否处于或能否复活到备用状态的关键。Na+通道的上述特殊性状,可以解释有关心肌细胞兴奋性的一些现象。例如,当膜电位由正常静息水平(-90mV)去极化到阈电位水平(-70mV)时,Na+通道被激活,出现动作电位;而如果静息状况下膜电位为-50mV左右,即肌膜处于持续低极化状态时,就不能引起Na+通道激活,表现为兴奋性的丧失。至于Na+通道上述三种状态的实质以及膜电位是如何影响Na+通道性状的问题,目前尚未彻底阐明。
2.一次兴奋过程中兴奋性的周期性变化心肌细胞每产生一次兴奋,其膜电位将发生一系列有规律的变化,膜通道由备用状态经历激活、失活和复活等过程,兴奋性也随之发生相应的周期性改变。兴奋性的这种周期性变化,影响着心肌细胞对重复刺激的反应能力,对心肌的收缩反应和兴奋的产生及传导过程具有重要作用。心室肌细胞一次兴奋过程中,其兴奋性的变化可分以下几个时期(图4-10):
(1)有效不应期:心肌细胞发生一次兴奋后,由动作电位的去极相开始到复极3期膜内电位达到约-55mV这一段时期内,如果再受到第二个刺激,则不论刺激有多强,肌膜都不会进一步发生任何程度的去极化;膜内电位由-55mV继续恢复到约-60mV这一段时间内,如果给予的刺激有足够的强度,肌膜可发生局部的部分去极化,但并不能引起扩播性兴奋(动作电位)。心肌细胞兴奋后不能立即再产生第二次兴奋的特性,称为不应性,不应性表现为可逆的、短暂的兴奋性缺失或极度下降。心肌细胞一次兴奋过程中,由0期开始到3期膜内电位恢复到-60mV这一段不能再产生动作电位的时期,称为有效不应期。其原因是这段时间内膜电位绝对值太低,Na+通道完全失活(前一阶段),或刚刚开始复活(后一阶段),但还远远没有恢复到可以被激活的备用状态的缘故。
(2)相对不应期:从有效不应期完毕(膜内电位约-60mV)到复极化基本上完成(约-80mV)的这段期间,为相对不应期。这一时期内,施加给心肌细胞以高于正常阈值的强刺激,可以引起扩播性兴奋。出现相对不应期的原因是:此期膜电位绝对值高于有效不应期末时的膜电位,但仍低于静息电位,这时Na+通道已逐渐复活,但其开放能力尚未恢复正常;故心肌细胞的兴奋性虽比有效不应期时有所恢复,但仍然低于正常,引起兴奋所需的刺激阈值高于正常,而所产生的动作电位(称期前兴奋)0期的幅度和速度都比正常为小,兴奋的传导也比较慢。此外,此期处于前一个动作电位的3期,尚有K+迅速外流的趋势,因此,在此期内新产生的动作电位,其时程较短(K+外流可使平台期缩短),不应期也较短。
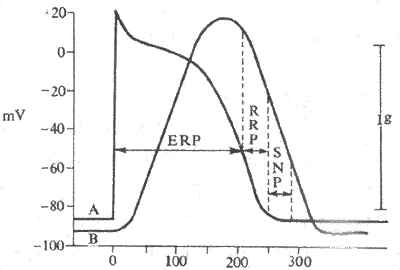
图4-10 心室肌动作电位期间兴奋性的变化及其与机械收缩的关系
A:动作电位 B:机械收缩ERP:有效不应期
RRP:相对不应期 SNP:超常期
(3)超常期:心肌细胞继续复极,膜内电位由-80mV恢复到-90mV这一段时期内,由于膜电位已经基本恢复,但其绝对值尚低于静息电位,与阈电位水平的差距较小,用以引起该细胞发生兴奋所需的刺激阈值比正常要低,表明兴奋性高于正常,故称为超常期。另一方面,此时Na+通道基本上恢复到可被激活的正常备用状态,但开放能力仍然没有恢复正常,产生的动力电位的0期去极的幅度和速度,兴奋传导的速度都仍然低于正常。
最后,复极完毕,膜电位恢复正常静息水平,兴奋性也恢复正常。
3.兴奋过程中,兴奋性周期性变化与收缩活动的关系细胞在发生一次兴奋过程中,兴奋性发生周期性变化,是所有神经和肌组织共同的特性;但心肌细胞的有效不应期特别长,一直延续到机械反应的舒张期开始之后。因此,只有到舒张早期之后,兴奋性变化进入相对不应期,才有可能在受到强刺激作用时产生兴奋和收缩。从收缩开始到舒张早期之间,心肌细胞不会产生第二个兴奋和收缩。这个特点使得心肌不会像骨骼肌那样产生完全强直收缩而始终作收缩和舒张相交替的活动,从而使心脏有血液回心充盈的时期,这样才可能实现其泵血功能。
以下实验可以说明心肌组织的这一特点。正常情况下,窦房结产生的每一次兴奋传播到心房肌或心室肌的时间,都是在它们前一次兴奋的不应期终结之后,因此,整个心脏能够按照窦房结的节律而兴奋。但在某些情况下,如果心室在有效不应期之后受到人工的或窦房结之外的病理性异常异常刺激,则可产生一次期前兴奋,引起期前收缩或额外收缩。期前兴奋也有它自己的有效不应期,这样,当紧接在期前兴奋之后的一次窦房结兴奋传到心室肌时,常常正好落在期前兴奋的有效不应期内,因而不能引起心室兴奋和收缩,形成一次“脱失”,必须等到再下一次窦房结的兴奋传到心室时才能引起心室收缩。这样,在一次期前收缩之后往往出现一段较长的心室舒张期,称为代偿性间歇(图4-11)。随之,才恢复窦性节律。
| 上一页:二、心肌的电生理特性 |
| 当前页:(一)心肌的兴奋性 |
| 下一页:(二)心肌的自动节律性 |