一、梅毒
梅毒(syphilis)是苍白密螺旋体(Treponema pallidum,亦称梅毒螺旋体)引起的一种慢性传染病,通常通过性交传染,其传播和社会因素有非常密切的关系。本病的特点是病程的长期性和潜匿性,病原体可侵犯任何器官,临床表现出各种不同的症状,也可陷匿多年而毫无临床表现。
【病因及传播方式】
梅毒螺旋体常在直接接触破损的皮肤或粘膜时才能进入人体。本病95%以上经性交传播,少数可因输血、接吻、医务人员不慎受染等直接接触传播,这二种传播方式所获得的梅毒称为后天性梅毒(获得性梅毒)。梅毒螺旋体可自患病母体的血液经胎盘传给胎儿,引起先天性梅毒(胎传梅毒)。新生儿神经梅毒,用PCR对患儿CSF检查是证实梅毒螺旋体感染的唯一方法。
【发病机制和基本病变】
患者对梅毒螺旋体感染后会产生细胞免疫和体液免疫。免疫力强弱决定受染后是痊愈、潜匿,抑或发展为晚期梅毒。在本病的较晚阶段(晚期第二期梅毒以后),患者对该病原菌的抗原发生细胞介导的迟发性变态反应,使病原体所在部位形成肉芽肿(树胶肿)。患者也产生体液免疫,在感染后第6周血清出现特异性抗体,有血清诊断学意义。患者可有肾病综合征的临床表现,其病理基础为膜性肾小球肾炎,肾小球毛细血管基底膜上皮下有免疫复合物沉积。对患者重要器官的破坏作用而言,细胞介导的迟发性变态反应所引起的树胶肿最为重要。
梅毒的基本病变有二:一为灶性闭塞性动脉内膜炎及血管周围炎,后者表现为围管性单核细胞、淋巴组织和浆细胞浸润。浆细胞的恒定出现是本病的特色之一。另一为类似结核的肉芽肿,该肉芽肿韧而有弹性,质地如树胶,故称树胶肿(gumma)。树胶肿灰白色,大小颇为悬殊,大者达数厘米,小者仅能见于镜下。其镜下结构颇似结核结节,中央为干酪样坏死,弹力纤维染色尚可见到组织内原有的血管壁轮廓,类上皮细胞和Langhans巨细胞则较少。树胶肿久后可被吸收,纤维化,最后形成使器官变形的瘢痕收缩,但绝少钙化,这又和结核结节截然有别。树胶肿可发生于任何器官,最常见于皮肤、粘膜、肝、骨和睾丸。血管炎病变能见于各期梅毒,而树胶肿则见于第三期梅毒。
【病程分期】
本病通过性交传染,病原体由皮肤或粘膜侵入,其病程发展经过下述三阶段:
第一期梅毒 梅毒螺旋体侵入人体内后,约经10~90天,通常约3周左右的潜伏期,在侵入的局部发生充血,水疱,水疱不久溃破,形成质硬、基底洁净、边缘耸起的溃疡,称为下疳(chancre),因基质硬,乃称硬性下疳,以和Ducrey嗜血杆菌引起的另一种性病——软性下疳相区别。下疳通常发生于阴茎头、阴唇和子宫颈,约10%的病例发生于生殖器以外,如唇、舌、肛周。数目为一个。镜下改变为溃疡底部闭塞性动脉内膜炎和血管周围炎。特殊染色(Levaditi染色或免疫荧光染色)可检见螺旋体。约30%~50%的患者,其下疳太小可不被察觉,或从未发生明显的溃疡。下疳发生约1周后,局部淋巴结肿大,镜下呈非特异性急性或慢性炎。
及时治疗可阻止向第二期梅毒发展,但由于患者产生的免疫反应,即使不加治疗,下疳也可于2~6周后自行愈合,肿大的局部淋巴结消退。
第二期梅毒第一期梅毒如不治疗,即使下疳愈合,潜伏于体内的螺旋体仍能继续繁殖,在感染后第8~10周左右大量进入血循环,引起全身广泛性皮肤粘膜病变,即梅毒疹(syphilid)。通常表现为口腔粘膜红斑、丘疹、躯干、四肢、掌心和足心的斑疹、丘疹和口唇、外阴、肛周的扁平湿疣(condyloma lata)。后者表现为暗红色突起的平坦斑块。所有梅毒疹的组织学变化皆为淋巴细胞和浆细胞浸润构成的非特异性炎及闭塞性血管内膜炎和血管周围炎(图18-26),扁平湿疣则尚有表皮增生和角化不全。凡梅毒疹病灶内皆有苍白螺旋体。第二期梅毒有全身性淋巴结肿大,镜下为非特异性炎。少数患者可发生亚急性脑膜炎、虹膜炎或肝炎,以及免疫复合物反应所引起的膜性肾小球肾炎。梅毒疹也可不治“自愈”,但患者实际陷入隐性梅毒阶段,若不治疗,多年后30%的患者将发生第三期或晚期梅毒。第二期梅毒若予治疗,将阻止其向第三期梅毒发展。
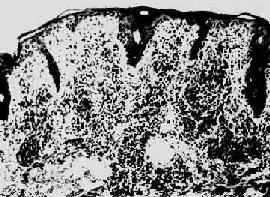 梅毒疹"/>
梅毒疹"/>
图18-26 梅毒疹
真皮呈致密的淋巴细胞及浆细胞浸润(采自Muir)
第三期梅毒第三期梅毒和第一、二期梅毒之不同在于其破坏性病变,即干酪样坏死和瘢痕形成。病变最常发生于心血管(80%~85%),次为中枢神经(5%~10%),此外肝、骨骼等器官也常发生,实际上几乎任何器官皆可受累。
1.心血管梅毒病变主要发生于动脉(梅毒性主动脉炎)。早在第一期梅毒时,螺旋体已经血道或淋巴道栖止于主动脉壁,潜伏达15~20年之久,才发生病理性损害,是以患者通常皆为40~55岁之中年人。梅毒性主动脉炎的特征为病变起始于主动脉升部,遍及主动脉弓及胸主动脉,每于横膈段截然而止。初始病变为主动脉外膜滋养血管的闭塞性内膜炎,由于管腔的逐渐闭塞,导致主动脉中层弹性纤维和平滑肌的缺血和退行性变,继而由瘢痕取代。镜下,主动脉外膜血管周围有围管性淋巴细胞和浆细胞浸润,小血管内膜增生,中层有灶性微小瘢痕和淋巴细胞、浆细胞浸润(图18-27)。微小的树胶肿偶见。弹性纤维染色可见主动脉中层弹力组织变薄,并有散在的小瘢痕取代了原有的弹力纤维(图18-28)。肉眼观,由于瘢痕收缩及内膜的纤维增生,使内膜表面呈弥漫分布的微细而深陷的树皮样皱纹。又因弹力纤维的广泛破坏,主动脉可呈梭形或囊状扩张,称为主动脉瘤(aortic aneurysm)。患者可因主动脉瘤破裂而猝死。主动脉梅毒的又一病变为主动脉瓣的瓣膜环部病变所致的后果:①环部弹力纤维破坏引起瓣膜环部扩张,②瓣膜呈纤维增生,③瓣叶联合处由于主动脉壁内膜纤维增生和瓣膜收缩而发生瓣叶间的分离。三项因素综合导致主动脉瓣关闭不全。梅毒性主动脉瓣病变的特点是瓣叶之间绝无粘连,故关闭不全而不伴有狭窄,这是和风湿性主动脉瓣病变不同之处。主动脉瓣关闭不全,使左心室异常肥大和扩大,以致心重可达千克左右,乃有“牛心”(car bovinum)之称。患者最终死于心力衰竭。此外,主动脉根部瘢痕又造成冠状动脉口狭窄,导致心绞痛发生。第三期梅毒的心血管病变主要涉及主动脉,仅偶有心肌发生树胶肿者。
 梅毒性主动脉炎"/>
梅毒性主动脉炎"/>
图18-27 梅毒性主动脉炎
主动脉中层滋养血管周围有致密的圆形细胞浸润(采自Muir)
 梅毒性主动脉炎"/>
梅毒性主动脉炎"/>
图18-28 梅毒性主动脉炎
中层弹力组织变薄、断裂,内膜增厚(右上角)弹力纤维染色(采自Muir)
2.中枢神经梅毒病变涉及中枢神经及脑脊髓膜,有脑膜血管梅毒、脊髓痨(tabes dorsalis)和麻痹性痴呆(paretic dementia)。脑膜血管梅毒病变主要发生于脑底,表现为脑膜血管周围和血管外膜的淋巴细胞和浆细胞浸润。肉眼观,脑膜混浊,部分病例可伴有脑膜小动脉内膜增厚,引起脑皮质多发性梗死。脑膜血管的病变持续发展可演变成麻痹性痴呆。这时脑膜增厚,脑膜小动脉闭塞更趋严重而普遍,导致脑皮质及中央灰质缺血、梗死,伴有胶质细胞增生。巨噬细胞和皮质血管壁有含铁的色素为本病的特征。病变处脑皮质(以额叶最为显著)萎缩,并呈颗粒状,脑室也可扩张,室管膜增厚,呈颗粒状。脊髓痨为脊髓后束(薄束和楔束)变性,肉眼可见后束萎缩,有时病变了波及后根。脊髓膜增厚,伴有淋巴细胞及浆细胞浸润。本病病变以脊髓末段受侵犯最早也最严重。
3.其他器官常见的病变为树胶肿,肝的树胶肿可使肝呈结节状肿大,树胶肿的干酪样坏死吸收和纤维化时,随着瘢痕收缩,肝变为分叶状,称分叶肝(hepar lobatum)。骨的树胶肿可导致骨折,睾丸树胶肿临床可误诊为肿瘤。
【先天性梅毒】
受梅毒螺旋体感染的妇女受孕时,胎儿可通过胎盘而被感染,称为先天性梅毒(congenital syphilis)。受梅毒感染2~5年间的孕妇,其胎儿的受染率最大。早在胎龄2~3月时,胎儿体内已有螺旋体存在,但先天性梅毒病变只见于胎龄4个月以上的胎儿及嗣后出生的婴幼儿。先天性受染的胎儿可死于胎内,引起晚期流产,可为死产,或出生不久即死亡。轻度感染可待发育到儿童期或青年期始发病。
胎内及新生儿先天性梅毒的突出病变为皮肤和粘膜的广泛大皰和大片的剥脱性皮炎,内脏的淋巴细胞和浆细胞浸润、动脉内膜炎、弥漫性纤维化和发育不全等。肺、肝呈弥漫性纤维化。胰、脾、心肌也有类似病变。骨软骨炎为恒见之病变,表现为长骨骨骺线的梅毒性肉芽肿形成,从而破坏软骨骨化过程。鼻骨和硬腭可因树胶肿的破坏形成马鞍鼻(saddle nose)和硬腭穿孔。凡上述病变,皆易在组织切片内查出苍白螺旋体。
婴儿先天性梅毒病变以皮肤粘膜病变和骨软骨炎为主,内脏有纤维化和梅毒性肉芽组织形成。内脏病变程度决定病婴存活期的久暂。长骨的骨膜炎伴有骨膜的新骨生成,胫骨前侧骨膜的增生使胫骨向前呈弧形弯曲,形成所谓马刀胫(saber shin)。马鞍鼻、眼、脉络膜炎和脑膜炎亦甚常见。
发生于2岁以上幼儿的梅毒为晚发性先天性梅毒,临床特征除间质性角膜炎、马刀胫和马鞍鼻外,由于牙发育障碍,中切牙小而尖,又由于牙釉质发育不全,中切牙切缘呈镰刀状缺陷,称为Hutchinson齿。内脏器官也可有类似于获得性梅毒第三期的病变,脑膜血管梅毒常侵犯神经和视神经。间质性结膜炎、Hutchinson齿和神经性耳聋构成晚期先天性梅毒的三联征。
| 上一页:第六节 性传播疾病 |
| 当前页:一、梅毒 |
| 下一页:二、淋病 |